

Estudo conduzido na USP e divulgado na PNAS explica o quadro de hiperglicemia em pacientes internados e mostra mecanismo usado pelo SARS-CoV-2 para provocar sintomas semelhantes ao do diabetes (crédito: Ester Barreto)
Publicado em 15/05/2023
Luciana Constantino | Agência FAPESP – Pesquisa feita na Universidade de São Paulo (USP) mostra que o SARS-CoV-2, vírus causador da COVID-19, é capaz de infectar as células do fígado (hepatócitos), estimulando a produção de glicose e provocando um quadro semelhante ao de diabetes em pacientes internados – ainda que antes eles não apresentassem alterações nas taxas de glicemia.
Os resultados do estudo, publicado ontem (15/05) na revista Proceedings of the National Academy of Sciences (PNAS), desvendam parte do mecanismo que o vírus usa para infectar essas células, com impacto no metabolismo da glicose, e apontam caminhos para tratamentos capazes de evitar o agravamento do quadro clínico desses pacientes.
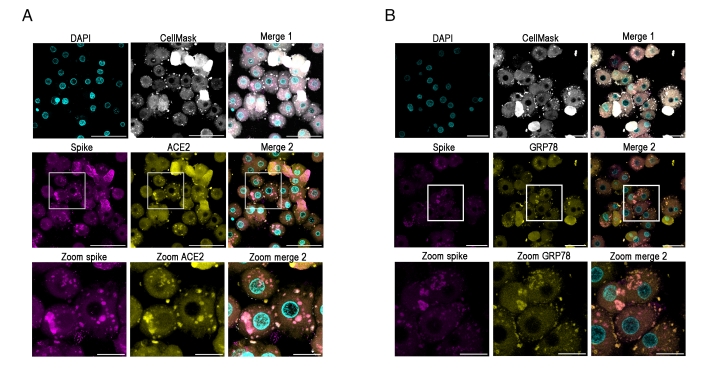
Os achados também sugerem que a entrada do vírus nos hepatócitos é parcialmente mediada pela cooperação entre os receptores (proteínas) GRP78 e ACE2, sendo que este último está presente na superfície dos hepatócitos humanos como uma isoforma diferente, de baixo peso molecular, e com o qual o SARS-CoV-2 se liga para viabilizar a infecção. Esse dado é uma das inovações da pesquisa, já que trabalhos anteriores sinalizavam que células do fígado não expressariam a proteína ACE2.
O alto nível de açúcar no sangue (hiperglicemia), prevalente em pacientes hospitalizados com COVID-19, ocorre independentemente do histórico de diabetes e está associado a um pior desfecho clínico, podendo levar à morte. Desde o início da pandemia, em 2020, o diabetes foi apontado como um fator de risco para pessoas com COVID-19, mas existiam lacunas em relação aos mecanismos relacionados a esse quadro.
Publicações científicas anteriores chegaram a apontar que pacientes com diabetes tipo 1 corriam risco de morte 3,5 vezes maior do que aqueles com COVID-19 sem diabetes. No caso dos que sofrem de diabetes tipo 2, o risco chegava a duas vezes mais.
“Fazer a ligação com os receptores GRP78 e ACE2 foi uma espécie de ‘cereja do bolo’ do nosso trabalho. Mas o grande achado foi mostrar que o SARS-CoV-2 é um causador direto da hiperglicemia, independentemente do uso de corticoide, de estresse provocado pela hospitalização, do peso corporal e de a pessoa ser diabética ou não. Demonstrar que o vírus é agente indutor direto da hiperglicemia é um fato muito novo”, explica à Agência FAPESP Luiz Osório Silveira Leiria, professor do Departamento de Farmacologia da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (FMRP-USP) e autor correspondente do artigo.
A pesquisa recebeu apoio da FAPESP por meio de quatro projetos (20/05040-4, 17/08264-8, 16/00194-8 e 20/04558-0) e foi conduzida no âmbito do Centro de Pesquisa em Doenças Inflamatórias (CRID), um Centro de Pesquisa, Inovação e Difusão (CEPID) da FAPESP.
A hiperglicemia (no caso do diabetes tipo 1) pode ocorrer quando o sistema imunológico de um indivíduo ataca as células do pâncreas – que “fabricam” insulina –, eliminando ou reduzindo a capacidade de produção desse hormônio e provocando um desequilíbrio no metabolismo da glicose. Porém, os pesquisadores detectaram que o pâncreas dos pacientes analisados estava preservado. Por isso, passaram a avaliar o fígado que, entre suas funções, extrai a glicose ingerida, armazenando-a em forma de glicogênio.
Longo caminho
Os cientistas combinaram estudo clínico retrospectivo com experimentos ex vivo e in vitro (em hepatócitos isolados de pacientes), apontando que o SARS-CoV-2 infecta as células do fígado por meio dos receptores ACE2 e GRP78, gerando assim um aumento na produção de glicose hepática.
O trabalho envolveu um grupo de 269 pacientes da Unidade de Terapia Intensiva (UTI) do Hospital das Clínicas (HC) de Ribeirão Preto, ligado à USP, e 663 pacientes do Centro de Estudos e Pesquisas em Medicina Intensiva (Cepeti) de Curitiba (PR), internados com suspeita de COVID-19, entre março e agosto de 2020, e submetidos a teste PCR.
O grupo-controle foi composto por pacientes com outros tipos de doenças respiratórias, internados no mesmo período em UTI. “Conseguimos um grupo de controle quase perfeito, já que os sintomas eram semelhantes, com PCR negativo, e ambiente de internação parecido”, completa Leiria.
Os pesquisadores analisaram hepatócitos primários humanos e perceberam que o SARS-CoV-2 infectava essas células. “Também avaliamos biópsias de pacientes e vimos que o vírus estava nos hepatócitos. Em ambos os casos é replicativo. E isso foi muito interessante, principalmente porque o vírus não causava a morte desses hepatócitos, mas usava-os para se replicar, aumentando também a quantidade de glicose produzida”, explica o professor.
Depois de obter os resultados, foi acompanhado in vitro o comportamento com outras variantes do SARS-CoV-2, como a delta, a gama e a ômicron, e os desfechos foram parecidos.
Para indicar linhas de possíveis tratamentos, foram testados compostos que podem inibir a dupla de receptores GRP78 e ACE2 e chegou-se ao uso, por exemplo, da metformina, que inibe a função hepática de glicose.
“Outros estudos verificaram que a terapia intensiva com insulina no hospital não é necessariamente protetora para esses pacientes. Usar uma droga como a metformina tem um efeito mais interessante do que a insulina. Claro que a metformina age de diversas formas, mas é um caminho para dar uma proteção adicional aos pacientes”, diz Leiria.
No dia 5 de maio, a Organização Mundial da Saúde (OMS) anunciou que a pandemia de COVID-19 deixou de representar uma emergência de saúde global, após pouco mais de três anos. Foram trilhões de dólares em perdas econômicas e cerca de 7 milhões de mortes no mundo, pelos dados oficiais, dos quais pelo menos 702 mil vidas perdidas no Brasil. O país soma pouco mais de 37,48 milhões de casos de COVID-19, segundo o Painel Coronavírus, do Ministério da Saúde.
Origem
Leiria lembra que o estudo começou ainda em 2020, quando diabetes e obesidade eram considerados como os principais fatores de risco para o desenvolvimento das formas mais graves de COVID-19. “Acendeu uma luz de que talvez esse estado diabético pudesse ser agravado dentro do hospital. No mesmo período foi publicado um artigo brasileiro mostrando que, quando o vírus infectava monócitos em cultura celular, a replicação viral aumentava quanto mais glicose era adicionada ao meio de cultura”, afirma.
O professor se refere à pesquisa que desvendou que o teor mais alto de glicose no sangue é captado por monócitos e serve como uma fonte de energia extra, permitindo ao coronavírus se replicar mais do que em um organismo saudável. Em resposta à crescente carga viral, os monócitos liberam uma grande quantidade de citocinas (proteínas com ação inflamatória), que causam efeitos como a morte de células pulmonares (leia mais em: agencia.fapesp.br/33237/).
No ano passado, o grupo de Leiria fez parte de uma força-tarefa, liderada por cientistas da Universidade Estadual de Campinas (Unicamp) e da FMRP-USP, que estudou a ligação da gordura visceral, que envolve os órgãos vitais, com o agravamento da COVID-19. O trabalho concluiu que ela contribui mais para o agravamento da doença do que a gordura abaixo da pele (leia mais em: agencia.fapesp.br/40093/).
A equipe de um dos líderes dessa pesquisa, o professor do Instituto de Biologia da Unicamp Marcelo Mori, foi a primeira a demonstrar, em julho de 2020, que o SARS-CoV-2 era capaz de infectar células de gordura humanas e a sugerir que o tecido adiposo serviria de reservatório para o vírus (leia mais em: agencia.fapesp.br/33612/).
O artigo COVID-19-related hyperglycemia is associated with infection of hepatocytes and stimulation of gluconeogenesis pode ser lido em: www.pnas.org/doi/10.1073/pnas.2217119120.